מרפאת עיניים
- א' - ה' 19:00 - 9:00
- ו' - 14:00 - 9:00
- דיזנגוף 332, תל אביב יפו
קטרקט היא אחת ממחלות העיניים הנפוצות ביותר, ובהתאם גם אחת הסיבות העיקריות לפגיעה באיכות הראייה בקרב ישראלים. הדרך היחידה לטפל במחלה זו היא באמצעות ניתוח. השתכללות הרפואה בכלל, ורפואת העיניים בפרט, הפכה את הניתוחים להסרת הקטרקט לבטוחים ואפקטיביים להפליא – בתנאי כמובן שהרופא שמבצע אותם מיומן בכך, וצבר מספיק ניסיון.
בעמוד זה תמצאו מידע מפורט לגבי הסימפטומים שמעידים על קיומה של המחלה ושהופעתם מחייבת פנייה למרפאת עיניים מקצועית, שיטת אבחון הקטרקט, סוגי הניתוחים, ההכנה לקראתם, ההחלמה ועוד.
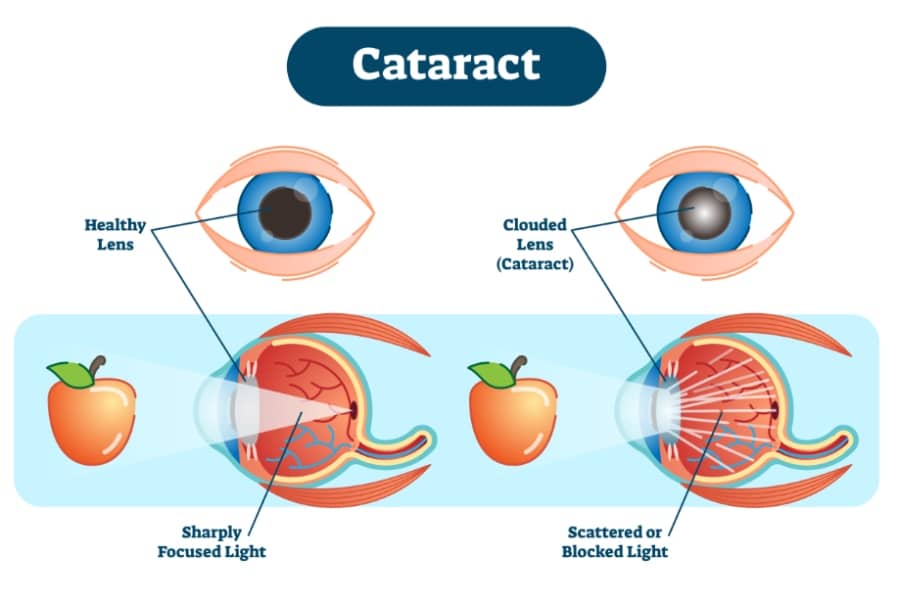
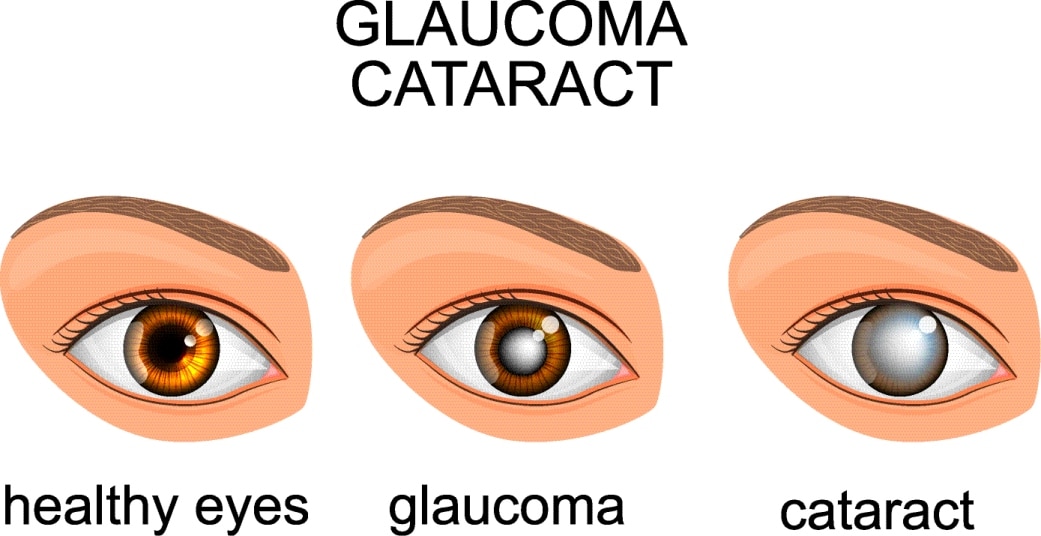
כדי להבין מהו קטרקט, חשוב קודם לדעת שהעדשה הינה רקמה גמישה שנמצאת מאחורי האישון. תפקיד שכבה זו בגלגל העין הוא למקד את קרני האור שמגיעות אל העין כך שהן ייפלו על הרשתית באופן מדויק. במצב תקין העדשה שקופה לחלוטין, ואילו אצל בעלי ובעלות קטרקט היא הופכת בהדרגה לעכורה יותר ויותר. קצב ההתעכרות של העדשה שונה מאדם לאדם אבל המגמה היא תמיד של החמרה.
כאמור מדובר במחלה נפוצה: בארץ ישנם כמה עשרות אלפי בני אדם, ואולי אף מאות אלפים, שסובלים ממנה, ובמדינות מתפתחות היא הגורם העיקרי לאובדן הראייה.
כי למרות שהמחלה מזוהה בעיקר עם מבוגרים, היא עלולה להופיע גם בגילאים צעירים. האפשרות לאבחן אותה במדויק והמענה שקיים לה, כאמור ניתוח קטרקט, הופכים אותה להרבה פחות מאיימת, ולמעשה למחלה שכלל לא צריך לסבול ממנה (לפחות במדינות המפותחות).
צרו איתנו קשר > השאירו פרטים ונחזור אליכם בהקדם!
כל עוד רמת העכירות של העדשות בעיניים קלה יחסית, היא לא תורגש. מאחר שמדובר במחלה שמחמירה עם הזמן, הסימפטומים השונים יצוצו בהדרגה, יהפכו למשמעותיים יותר ויותר ובהתאם גם הירידה באיכות הראייה תלך ותתגבר. התסמינים העיקריים הם:
חשוב להדגיש שלא כל הסימפטומים מופיעים אצל כל חולה בקטרקט. כך למשל כפל הראייה באחת העיניים הוא תסמין נדיר למדי. מצד שני חלק מהתסמינים הנ"ל מאפיינים גם מחלות עיניים אחרות – סינוור לדוגמה עלול להיגרם גם עקב היפרדות רשתית – ולכן בכל מקרה אין תחליף לאבחון מקצועי באמצעות ציוד מתקדם.
גיל – קטרקט מזוהה עם אנשים מבוגרים, ואכן שכיחות המחלה עולה במידה ניכרת עם הגיל. לפי נתונים של המכונים הממשלתיים לבריאות בארה"ב (National Institutes of Health), בקרב בני ובנות 50-54 רק כ-5% סובלים מקטרקט, בגילאי 55-59 שיעור השכיחות של המחלה עולה ל-9%, בין גיל 60 ל-64 כבר יש 15% בעלי קטרקט, בגילאי 65-69 כבר יש זינוק והנתון הוא 25%, אצל בני ובנות 70-74 לא פחות מ-36% סובלים מקטרקט, בגילאי 75-79 כל אדם שני הוא בעל קטרקט, ואחרי גיל 80 ל-68% מבני האדם ישנה עדשה עכורה.
סוכרת – סוכרת שאינה מאוזנת פוגעת בכלי הדם הזעירים בעין, ועלולה להוביל להתפתחות קטרקט. חשוב לדעת שמחלה זו, שהשכיחות שלה עלתה באופן דרמטי בעשורים האחרונים בחצי הכדור המערבי, גורמת להתעכרות העדשה גם בגילאים צעירים יחסית.
מחלות מטבוליות – ובפרט רמה נמוכה מדי של אנזימים שאחראים לפירוק חומרים.
שימוש בתרופות מסוימות – סטרואידים למשל עלולים להעכיר את העדשה. חשוב לציין כי גורם סיכון זה רלוונטי לא רק כשמדובר על טיפות שמוזלפות לעיניים.
חשיפה לא זהירה לשמש – השילוב בין הרגישות של העיניים לבין העוצמה של השמש עלול להוביל לקטרקט כבר בגיל צעיר, ובפרט אם לא נעשה שימוש באמצעי הגנה מתאימים.
חבלה ישירה – העין היא כאמור איבר פגיע מאוד, ולכן חבלה ישירה עלולה להזיק לעדשה באופן חמור.
גנטיקה – הסיבה הנפוצה ביותר לקטרקט מולד.
גורמי סיכון נוספים אשר מגדילים את הסיכוי ללקות במחלה הם עישון, חשיפה לחומרים רעילים ומחלות עיניים כגון אובאיטיס.

אבחון קטרקט מתבצע לאחר הרחבת אישונים, כדי שניתן יהיה לראות את העדשה בבירור. לאחר שהרופא שמבצע את הבדיקה מטפטף אל העין את הטיפות שמרחיבות את האישון, הוא מתבונן לתוכה בעזרת מכשיר שנקרא אופטלמוסקופ ומזהה את מידת העכירות של העדשה.
אבחון מקצועי מאפשר גם לזהות את סוג הקטרקט. האפשרויות הן:
האבחון אינו פולשני, לא כרוך בכאב ונמשך זמן קצר למדי. מומלץ לעבור אותו במרפאת עיניים עם ציוד משוכלל ובעיקר רופאים מנוסים שלא מפספסים אף פרט ומציגים לכם תמונת מצב מפורטת ואמינה. המלצה נוספת היא להגיע עם מלווה, וזאת עקב הרחבת האישונים – שגורמת לראייה להיות מטושטשת במשך מספר שעות ולכן לא מאפשרת לנהוג.
צרו איתנו קשר > השאירו פרטים ונחזור אליכם בהקדם!
כל עוד הקטרקט לא חמור מדי, אין צורך בטיפול מעבר להתאמת המשקפיים באופן מדויק למצב של כל עין. כן חשוב להקפיד על שגרת מעקב, כדי שאם העכירות תתחיל לפגום באופן משמעותי בראייה יינתן לכך מענה מתאים – באמצעות ניתוח קטרקט.
קטרקט בשל מחייב כאמור פעולה מידית. גם במקרים של קטרקט מולד יידרש בדרך כלל ניתוח תוך פרק זמן קצר, וזאת על-מנת למנוע התפתחות עין עצלה.
ההבחנה העיקרית היא בין ניתוח ידני לבין ניתוחים באמצעות לייזר. ההבדל ביניהם הוא באופן פתיחת הקרנית – בסוג הראשון של ניתוחי הקטרקט החיתוך הוא ידני, באמצעות סכין כירורגית, ואילו במסגרת ניתוח קטרקט בלייזר הקרניים הממוקדות הן אלה שמייצרות את החתכים הראשונים וגם חלק מהחיתוך הראשוני של העדשה עצמה, כדי להקל על הוצאתה.
א. חיתוך הקרנית, כאמור על-מנת לאפשר גישה אל העדשה העכורה. במרבית המקרים החתך מזערי 2-3 מ"מ בלבד.
ב. הסרת העדשה הקיימת. בניתוחי לייזר פעולה זו מתבצעת כאמור באמצעות הקרניים. בניתוח קטרקט ידני השיטה נקראת פאקואמולסיפיקציה, והפירוק של העדשה מבוסס על גלים על קוליים שמייצר מכשיר אולטרה סאונד. לאחר הפירוק נשאבים כל החלקים. במקרים של קטרקט מתקדם, ייתכן שאי אפשר יהיה להשתמש בגלים העל קוליים, ובמקרה כזה נדרש חתך ארוך יותר (4-5 מ"מ) וגרעין העדשה יוצא בשלמותו. לאחר מכן תישאב החוצה הרקמה שסביבו.
ג. השתלת עדשה חדשה – אחרי שהוא שמלים להסיר את העדשה הקיימת ומוודא שלא נשארו בעין שאריות, מחדיר הרופא המנתח את העדשה שנבחרה (פירוט לגבי האפשרויות – בהמשך העמוד). העדשה מוכנסת לעין כשהיא מקופלת, ונפתחת רק שהיא במקום המיועד לה.
ד. סגירת החתך ללא תפרים וכיסוי העין בתחבושת ובמגן מפלסטיק.
התהליך כולו אורך במרבית המקרים כ-15-25 דקות בלבד.
בדיוק כמו עדשות למשקפיים או עדשות מגע, גם העדשות שמושתלות אל תוך העיניים נחלקות למספר סוגים. השיקול העיקרי הוא מצב העיניים והלקויות שאיתן מתמודדים המנותחים ואשר מצריכות פתרון.
בדרך כלל תושתל עדשה מונופוקלית שמאפשרת ראייה אופטימלית למרחק. מי שסובל מהיפראופיה (רוחק ראייה), כלומר קושי למקד את המבט באובייקטים קרובים, יצטרך גם אחרי הניתוח להשתמש במשקפי קריאה.
יחד עם זאת ישנה גם אופציה להשתלת עדשות מולטיפוקליות, שמבטיחות ראייה אופטימלית לכל מרחק. חשוב להדגיש כי לא בכל ניתוח קטרקט ניתן להשתמש בעדשות מתקדמות אלה, ורק לאחר צילום OCT של מרכז הראייה ומיפוי קרנית אפשר לדעת האם הדבר אפשרי ואם המטופל או המטופלת לא יזדקקו בכלל למשקפיים.
לבעלי אסטיגמציה – לקות שמוכרת גם בשם "צילינדר" – הפתרון המומלץ הוא עדשות טוריות. בדומה לעדשות המולטיפוקליות, גם את העדשות הטוריות לא תמיד ניתן להשתיל.
לקראת ניתוח קטרקט תתבצע בדיקת עיניים ייעודית, משתי סיבות:
ראשית, לשלול את קיומן של מחלות אחרות פרט לקטרקט, ושנית, לבחור נכון את העדשה האופטימלית.
הבדיקה כוללת מדידה של הלחץ התוך עיני, מבחן חדות ראייה, רפרקציה, מדידה של הקמירות של הקרנית וגם של אורך גלגל העין, בדיקת קרקעית העין ובדיקה של הרשתית.
בנוסף נדרשת חוות דעת של רופא משפחה. בין השאר נדרשת התייחסות מפורטת לרגישות לחומרים אנטיביוטיים, חומרי חיטוי וחומרי הרדמה מקומית, ולסוגיות כמו לחץ דם גבוה ובעיות בקרישת הדם (כולל נטילת תרופות כמו קומדין או אספירין).
במקרים של מחלות רקע ייכנס לתמונה גם רופא מומחה - למשל קרדיולוג יאשר לחולי לב לעבור ניתוח קטרקט, נוירולוג יחווה את דעתו עבור מי שעבר אירוע מוחי, במקרים של מחלות הקשורות לדרכי הנשימה ההתייעצות היא עם רופא ריאות, וכו'.
בכל מקרה יתבצעו גם בדיקות דם לקראת ניתוח קטרקט. לפני הניתוח עצמו מומלץ להימנע מאכילה במשך 6 שעות. כשעה לפני ביצוע ההליך הכירורגי מורחבים האישונים של המנותח או המנותחת.
ההרדמה היא לרוב מקומית (אלא אם כן נסיבות ספציפיות לא מאפשרות את ביצוע החלפת העדשה בהרדמה מקומית בלבד - למשל אצל תינוקות).
ניתוחי קטרקט נחשבים לבטוחים מאוד. בישראל מתבצעים מדי שנה עשרות אלפי ניתוחים מוצלחים להשתלת עדשה חדשה ובעולם כולו – כ-50,000 מדי יום!
יחד עם זאת, כמו בכל הליך רפואי ייתכנו גם סיבוכים. בפרט עלולה להיפגע תוך כדי הניתוח המעטפת האחורית של העדשה, וגם לאישון עלול להיגרם נזק. סיכונים נוספים הם דימום כורדיאלי, כוויה בקרנית, נפילה של גרעין העדשה אל חלל הזגוגית ואובדן זגוגית. חשוב להדגיש שסיבוכים אלה מתרחשים רק במקרים נדירים.
בטווח הרחוק יותר ייתכנו סיבוכים אחרים, גם הם נדירים למדי. ביניהם: אסטיגמטיזם (כולל גבוה), קטרקט משני (התפתחות עכירות בחלק האחורי של מעטפת העדשה), סיכון מוגבר להיפרדות רשתית, אובאיטיס (דלקת בעיניים) ואנדופתלמיטיס – דלקת חריפה בחלל העין שמחייבת טיפול מידי. אגב, לפי מחקר שנערך בשוודיה, מעבר ניתוח קטרקט בגיל מבוגר מאוד, 85 ומעלה, מגדיל את הסיכון לאנדופתלמיטיס.
בנוסף, כשהניתוח מתבצע תחת הרדמה מלאה, מכל סיבה שהיא, ישנם סיכונים הכרוכים בהרדמה עצמה.
בסיום ניתוח קטרקט נשארים המטופלים פרק זמן קצר במרפאה, לצורך התאוששות ועל-מנת לוודא שהכל תקין. לאחר מכן אפשר לחזור לשגרה כמעט מלאה – אם כי במשך 4-5 שבועות יש להימנע ממאמצים פיזיים משמעותיים, רחצה בבריכה או בים, שימוש במייבש שיער, צביעת שיער וכן מכל לחץ על העין שנותחה. במשך תקופה יש לשמור על העין המנותחת באמצעות מגן פלסטיק ייעודי (אלא אם כן מרכיבים משקפיים).
כמו כן יש צורך להזליף לעין טיפות – אנטי דלקתיות, אנטיביוטיות, נגד כאב (במידת הצורך) ולהפחתת הלחץ התוך עיני (אם יש בכך צורך. אצל חלק מחולי הגלאוקומה הלחץ התוך עיני עולה אחרי ניתוח קטרקט). עם תום הניתוח מקבלים המטופלים הנחיות מפורטות לגבי מינונים ופרקי זמן.
למחרת היום מתבצעת ביקורת אצל המנתח, ובכל מקרה של תופעה חריגה כלשהי, יש ליצור מידית קשר עם הרופא. כדאי לקחת בחשבון שעקב הניתוח, וההבדל בין שתי העיניים, נדרשת הסתגלות מסוימת, כך שבפרק הזמן הראשוני אחרי הניתוח הראייה מעט מתעתעת.
ניתוח קטרקט – כדאי לבצע אך ורק אצל רופא עיניים פרטי בעל ניסיון רב.
יתרון אחד של הפקדת הסרת הקטרקט בידי מומחה מיומן הוא הביצוע המדויק והמוקפד של ההליך הכירורגי, כך שהסיכון להיווצרות סיבוכים יהיה מזערי. יתרון שני הוא הבחירה המושכלת של העדשות שיושתלו, ובעקבותיה השיפור המרבי בראייה. עוד סיבה טובה להגיע לרופא פרטי מומחה היא הליווי הצמוד ותשומת הלב המלאה לאחר הניתוח, כך שתוכלו לדעת בכל שלב שאתם בידיים הטובות ביותר שיש
Eye Care Medical Clinic הוא מרכז רפואי מהמתקדמים ביותר בארץ, עם רופאים מומחים מהמובילים בישראל ברפואת עיניים - לרבות ניתוחי קטרקט מכל הסוגים.
במרפאתנו מתבצעים אבחונים מדויקים, תקבלו ייעוץ מקצועי על בסיס יושרה מלאה וניסיון של שנים רבות מאוד.
אם אכן ישנו צורך בניתוח קטרקט, תוכלו למצוא מועד נוח כבר בזמן הקרוב, כך שלא תצטרכו לסבול ממתח מיותר, ומראייה לא תקינה לתקופה ממושכת.
ניתוחי הקטרקט מתבצעים בחדרי ניתוח ייעודיים, מאובזרים בכל הציוד הדרוש על-מנת להשלים את ההליך בבטחה ובהצלחה.
המטופלים של המרכז המוביל זוכים גם לליווי צמוד לקראת הניתוח ואחריו, כולל במידת הצורך התאמת משקפיים חדשים - עד להשלמת התהליך והגעה לראייה מיטבית.
ייתכן טשטוש מסוים בראייה בעקבות פעולת הלייזר למשך מספר שעות.
צרו איתנו קשר > השאירו פרטים ונחזור אליכם בהקדם!